Hoe wij de gynaecologische kankers behandelen
Gynaecologische kankers zijn kankers die zich ontwikkelen in het endometrium, de eierstokken, de baarmoederhals, de vulva of de vagina. Deze kankers van de intieme zone vereisen een multidisciplinaire aanpak op maat van de patiënt.
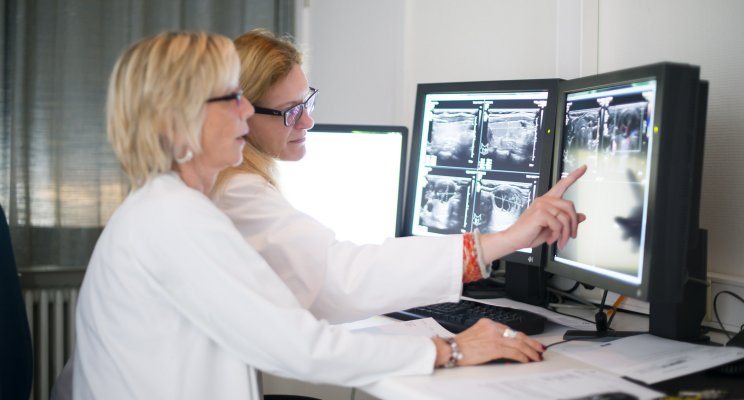
Welke onderzoeken nodig zijn voor een nauwkeurige diagnose van een gynaecologische kanker hangt af van het orgaan of weefsel waarin de tumor ontstaat. De volgende onderzoeken worden bij elk van deze kankers systematisch uitgevoerd:
- een onderzoek van het bekken via beeldvorming met magnetische resonantie (MRI);
- een biopsie van het verdachte weefsel.
- voor eierstokkanker zal er bij een persoonlijke of familiale voorgeschiedenis van borstkanker mogelijk gezocht worden naar een genetische mutatie.
Al naargelang van het geval kunnen deze onderzoeken worden aangevuld met een endoscopie (van de dikke darm, de blaas enz.), een scan of een echografie van de buik om de grootte van de tumor vast te stellen en eventuele uitzaaiingen op te sporen.

Het team van de Kliniek voor Borst- en Pelvisheelkunde van het Institut Jules Bordet behandelt ook gynaecologische kankers. De medische oncologen, gynaecologen, chirurgen, radiotherapeuten, pathologen, kankerpsycholoog en coördinerende verpleegkundige oncologische zorgen (CVOZ) komen regelmatig samen om de situatie van elke patiënt te bespreken en een behandeling op maat aan te bieden.
Net als voor borstkanker is er ook voor patiënten met een gynaecologische kanker specifieke begeleiding voorzien zoals advies rond de intieme zone, psychologische ondersteuning, creatieve workshops enz.
De therapeutische strategie van een gynaecologische kanker hangt af van het soort kanker en de plaats waar die zich bevindt, de eventuele uitbreiding naar andere plaatsen in het lichaam en de algemene gezondheidstoestand van de patiënt.
Bij de meeste gynaecologische kankers is een heelkundige ingreep noodzakelijk. Daarbij wordt het orgaan of het weefsel waar de tumor zich bevindt volledig of gedeeltelijk verwijderd. Soms worden ook de lymfeklieren in de buurt van het orgaan of weefsel weggenomen, net als sommige naburige organen (voorbeelden: baarmoeder, eierstokken enz.).
Het Institut Jules Bordet is van nabij betrokken geweest bij de ontwikkeling van de schildwachtkliertechniek. Deze techniek wordt onder meer gebruikt bij borstkanker en kanker van de vulva.
Het Institut Jules Bordet was ook een pionier in de minimaal invasieve chirurgie, in de chirurgie via endoscopie en in het gebruik van de Da Vinci® operatierobot. Deze operatietechnieken worden vooral gebruikt bij kanker van het endometrium en baarmoederhalskanker.
Afhankelijk van het geval kan een heelkundige ingreep bij een gynaecologische kanker worden voorafgegaan door of aangevuld met chemotherapie en/of radiotherapie.
Bij eierstokkanker krijgt de patiënt tijdens de operatie soms een zogenaamde intraperitoneale chemotherapie (in de buikholte).

De verplegers van het Jules Bordet Instituut, waarvan de meesten gespecialiseerd zijn in oncologie, zetten zich in om de patiënten op een bedachtzame, menselijke en professionele wijze te begeleiden.
Hun rol stopt niet bij de verzorging van de patiënt en het toezien op de behandelingen, maar zij treden ook de families tegemoet, proberen zoveel mogelijk beschikbaar en aanwezig te zijn naast de patiënten en te luisteren naar alles wat hen wordt toevertrouwd. De rol van opvoeding, informatie en ondersteuning maakt integraal deel uit van hun beroep.
Zij streven ernaar de relationele, technische en wetenschappelijke competenties te verwerven, in overeenstemming met de ernst en de complexiteit van de kankerpathologie. De verplegers en verpleegsters hebben met name aandacht voor de behandeling van pijn en andere symptomen die voortvloeien uit de behandelingen van kanker.
Zij nemen ook de functie van opleider waar om de studenten te verwelkomen en te begeleiden en hen in de best mogelijke omstandigheden warm te maken voor dit beroep.
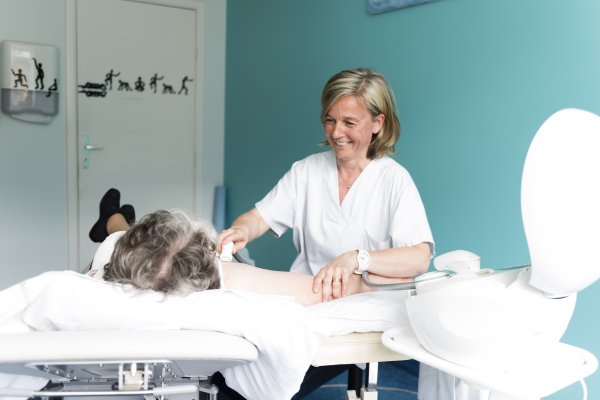
Naast de medische teams staan er nog heel wat gezondheidsprofessionals klaar om de patiënten van het Institut Jules Bordet te begeleiden, zowel ambulant als tijdens een opname. Doel: de patiënt helpen om zo goed mogelijk om te gaan met zijn ziekte, de behandelingen en de gevolgen ervan.
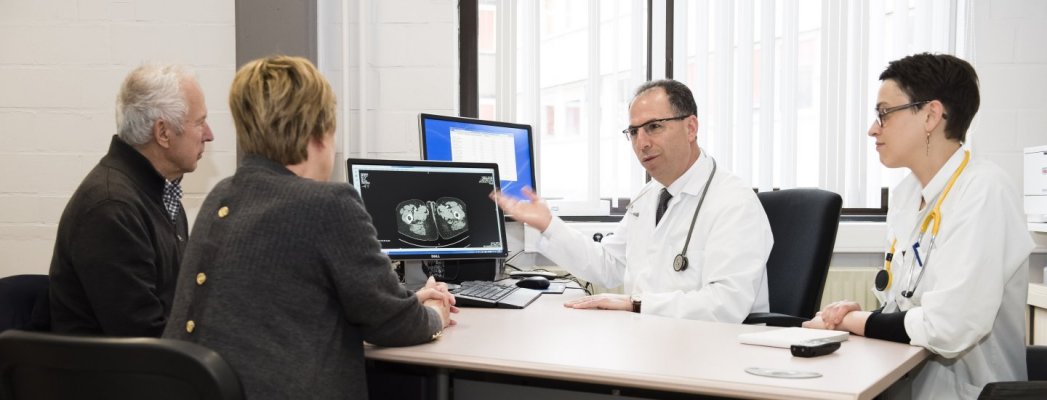
Elk jaar opnieuw wensen vele patiënten onze multidisciplinaire teams een medische ‘tweede advies’ te vragen.
Niet alle artsen of ziekenhuizen beschikken per definitie over de expertise, de ervaring en/of de uitrusting die vereist zijn om elk type van kanker op optimale wijze te benaderen. In het Jules Bordet Instituut is dit het enige waarmee we bezig zijn! Een tweede medische evaluatie vragen, is dus vaak nuttig en geruststellend voor de patiënt. Dat geldt nog meer als het gaat om een zeldzame kanker en/of een kanker waarvoor complexe of innoverende behandelingen nodig zijn.
- Om een ‘tweede advies’ te vragen voor een gynecologische kanker:
- VOOR de operatie : Tel: +32 (0)2 541 34 58
- NA de operatie : Tel: +32 (0)2 541 73 99
- Om meer te weten omtrent een ‘tweede advies’ zie onze pagina "tweede advies"

Als de behandelingen voor kanker achter de rug zijn en de medische onderzoeken geen enkel spoor van kanker meer tonen, zegt men dat de patiënt in remissie is. Dan begint de follow-up na kanker.
De opvolging na kanker heeft meerdere doelen:
- de lichamelijke en psychische gezondheidstoestand van de patiënt controleren,
- de bijwerkingen op middellange en lange termijn van bepaalde behandelingen aanpakken,
- zo snel mogelijk een eventueel recidief opsporen,
- een nieuwe kanker opsporen.
Er is sprake van een recidief als er na een periode van remissie (een klachtenvrije periode die kan gaan van enkele maanden tot meerdere jaren) weer kankercellen verschijnen. Het gebeurt ook dat eenzelfde patiënt jaren later een andere kanker krijgt. In ieder geval geldt, hoe vroeger het recidief of de kwaadaardige aandoening wordt ontdekt, hoe sneller een nieuwe therapeutische strategie kan worden voorgesteld.
ESGO-erkenning

Het Instituut Jules Bordet is het tweede Belgische centrum dat een ESGO-certificaat heeft gekregen voor de behandeling van lokaal gevorderde eierstokkanker. Dit is een erkenning van de kwaliteit en uitmuntendheid van de behandeling van dit type kanker in het instituut. De accreditatie, verkregen in juli 2025, is gebaseerd op zeer strenge criteria waarbij met name de chirurgische behandeling van een minimumaantal gevallen van lokaal gevorderde eierstokkanker per jaar, de presentatie van dossiers aan het gynaecologisch Multidisciplinair Oncologisch Overleg (CMO) worden beoordeeld. Bovendien moet het team chirurgen omvatten die deskundig zijn in het uitvoeren van macroscopisch volledige cytoreductiechirurgie (debulking).
Wetenschappelijke studies hebben aangetoond dat centra die aan deze kwaliteitscriteria voor de behandeling van patiënten met lokaal gevorderde eierstokkanker voldoen, een betere overlevingskans voor de patiënt hebben. ESGO, de European Society of Gynaecological Oncology, is een organisatie van meer dan 3.400 beroepsbeoefenaars over de hele wereld, die zich inzet voor uitmuntendheid in de zorg voor vrouwen met gynaecologische kanker.
Patiënten die in een ESGO-erkend centrum worden behandeld, hebben een betere kans op genezing.