Hoe wij de huidkankers behandelen
Het Institut Jules Bordet behandelt alle huidkankers: melanomen, spinocellulaire carcinomen, basocellulaire carcinomen, Merkelcelcarcinomen enz.
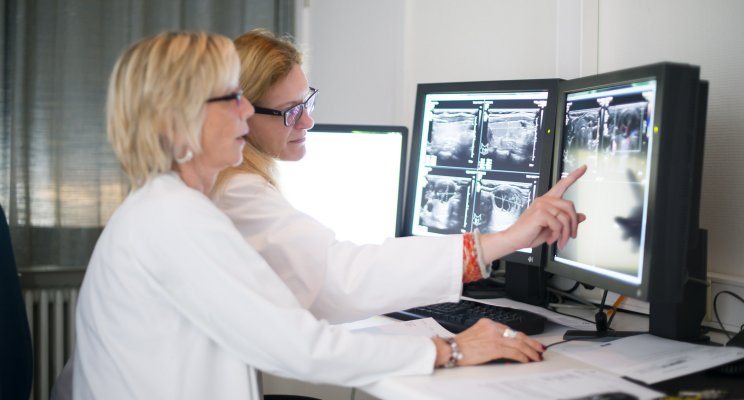
Eerst wordt een biopsie genomen van het verdachte huidletsel. Het afgenomen stukje weefsel wordt geanalyseerd in het laboratorium, om de diagnose te bevestigen en te preciseren.
Vervolgens kan een extensieonderzoek worden uitgevoerd, afhankelijk van het type, het stadium en de plaats van de huidtumor, met name om eventuele uitzaaiingen op te sporen. Daarbij kunnen verschillende medische beeldvormingsonderzoeken worden verricht: echografie, radiografie, scanner, PET-scan enz.

Het Multidisciplinair Oncologisch Overleg (CMO) ‘huidtumoren’ van het Institut Jules Bordet komt elke week samen. Aan het overleg nemen deel: de oncoloog, de dermatoloog, de chirurg, de patholoog, de bioloog, de radioloog, de specialist nucleaire geneeskunde, de radiotherapeut, de coördinerend verpleegkundige oncologische zorg (CVOZ) en de oncopsychologe. Doel: beslissen over de onderzoeken die moeten gebeuren tijdens de diagnostische fase en voor elke patiënt de meest geschikte behandelingen bepalen.
Chirurgische resectie van de huidtumor gebeurt zo goed als systematisch. In de regel vertrekt de chirurg bij het litteken van de biopsie en verbreedt en/of verdiept hij de resectie. Het weggenomen weefsel wordt vervolgens geanalyseerd in het laboratorium, om na te gaan of de resectiemarges gezond zijn (en er zeker van te zijn dat de volledige tumor is verwijderd).
Soms moet de tumorresectie gepaard gaan met een curage (uitruiming) van de lymfeklieren in de getroffen zone, via de zogenaamde poortwachterskliertechniek.
Afhankelijk van het geval en het type huidkanker kunnen nog andere behandelingen worden overwogen:
- Medicamenteuze behandelingen: immuuntherapie, doelgerichte therapie of conventionele chemotherapie.
- Radiotherapie is een alternatief voor chirurgie bij sommige carcinomen op gevoelige of uitgebreide plaatsen (bijvoorbeeld: neus, hoofdhuid enz.).
- Bij recidieven van melanoom of in-transitmetastasen (gelegen tussen de primaire tumor en de klieren in de zone in kwestie) komen 3 technieken in aanmerking: geïsoleerde perfusie van het lidmaat, elektrochemotherapie of injectie van een ‘oncolytisch’ virus dat toxisch is voor de kankercellen.

De verplegers van het Jules Bordet Instituut, waarvan de meesten gespecialiseerd zijn in oncologie, zetten zich in om de patiënten op een bedachtzame, menselijke en professionele wijze te begeleiden.
Hun rol stopt niet bij de verzorging van de patiënt en het toezien op de behandelingen, maar zij treden ook de families tegemoet, proberen zoveel mogelijk beschikbaar en aanwezig te zijn naast de patiënten en te luisteren naar alles wat hen wordt toevertrouwd.
De rol van opvoeding, informatie en ondersteuning maakt integraal deel uit van hun beroep.
Zij streven ernaar de relationele, technische en wetenschappelijke competenties te verwerven, in overeenstemming met de ernst en de complexiteit van de kankerpathologie.
De verplegers en verpleegsters hebben met name aandacht voor de behandeling van pijn en andere symptomen die voortvloeien uit de behandelingen van kanker.
Zij nemen ook de functie van opleider waar om de studenten te verwelkomen en te begeleiden en hen in de best mogelijke omstandigheden warm te maken voor dit beroep.
Naast de medische teams staan er nog heel wat gezondheidsprofessionals klaar om de patiënten van het Institut Jules Bordet te begeleiden, zowel ambulant als tijdens een opname. Doel: de patiënt helpen om zo goed mogelijk om te gaan met zijn ziekte, de behandelingen en de gevolgen ervan.
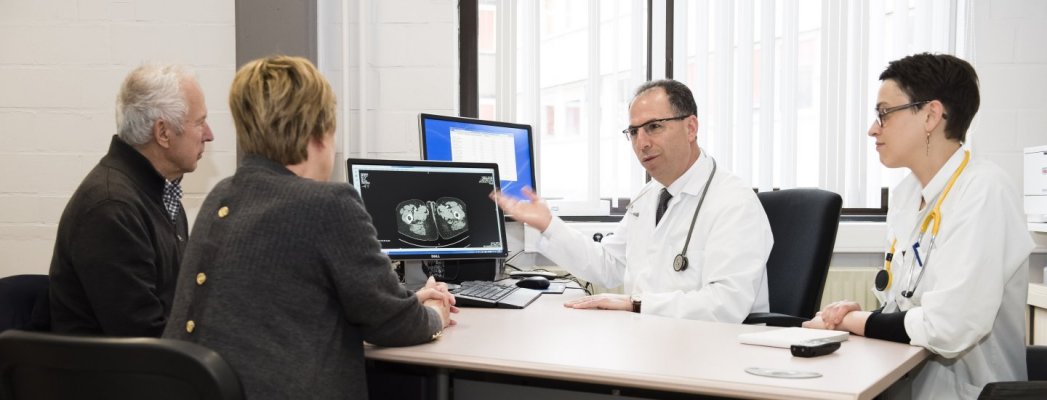
Elk jaar opnieuw wensen vele patiënten onze multidisciplinaire teams een medische ‘tweede advies’ te vragen.
Niet alle artsen of ziekenhuizen beschikken per definitie over de expertise, de ervaring en/of de uitrusting die vereist zijn om elk type van kanker op optimale wijze te benaderen. In het Jules Bordet Instituut is dit het enige waarmee we bezig zijn! Een tweede medische evaluatie vragen, is dus vaak nuttig en geruststellend voor de patiënt. Dat geldt nog meer als het gaat om een zeldzame kanker en/of een kanker waarvoor complexe of innoverende behandelingen nodig zijn.
- Om een ‘tweede advies’ te vragen voor een huidkanker: Tel: +32 (0)2 541 30 23
- Om meer te weten omtrent een ‘tweede advies’ zie onze pagina "tweede advies"

Als de behandelingen voor kanker achter de rug zijn en de medische onderzoeken geen enkel spoor van kanker meer tonen, zegt men dat de patiënt in remissie is. Dan begint de follow-up na kanker.
De opvolging na kanker heeft meerdere doelen:
- de lichamelijke en psychische gezondheidstoestand van de patiënt controleren,
- de bijwerkingen op middellange en lange termijn van bepaalde behandelingen aanpakken,
- zo snel mogelijk een eventueel recidief opsporen,
- een nieuwe kanker opsporen.
Er is sprake van een recidief als er na een periode van remissie (een klachtenvrije periode die kan gaan van enkele maanden tot meerdere jaren) weer kankercellen verschijnen. Het gebeurt ook dat eenzelfde patiënt jaren later een andere kanker krijgt. In ieder geval geldt, hoe vroeger het recidief of de kwaadaardige aandoening wordt ontdekt, hoe sneller een nieuwe therapeutische strategie kan worden voorgesteld.
